Wirus SARS-CoV-2 może pozostawać zdolny do życia przez okres od ośmiu Godzin (na powierzchniach wykonanych z miedzi) do kilku dni (na plastiku). Do zanieczyszczenia może dochodzić na dwa sposoby: przez osiadający, zawierający wirusy aerozol lub poprzez dotyk zanieczyszczonymi rękami. Dlatego niezbędne jest odkażanie, obejmujące: czyszczenie, dezynfekcję i bezpieczne usuwanie odpadów.
Choć czas zagrożenia pandemicznego SARS-CoV-2 minął, to wciąż te wirusy są obecne i zagrażają zdrowiu człowieka. Dlatego prezentujemy najnowsze informacje na temat skutecznych środków dezynfekujących oraz procedur stosowanych przeciwko SARS-CoV-2.
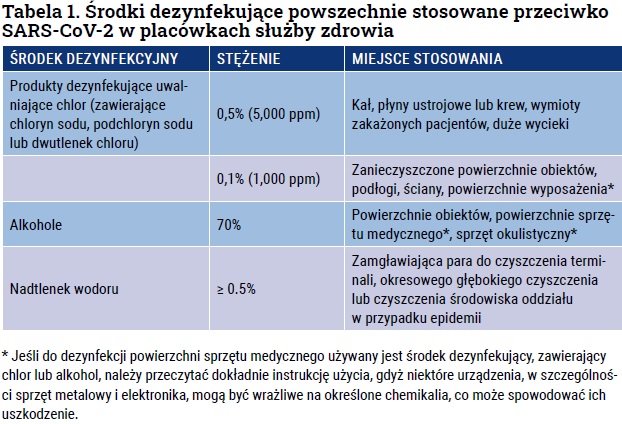
Nie wszystkie środki dezynfekujące są skuteczne przy eliminowaniu wirusa SARS- -CoV-2 z powierzchni. Najczęściej do tego celu stosowane są produkty uwalniające chlor (zawierające chloryn sodu, podchloryn sodu lub dwutlenek chloru), alkohole oraz nadtlenek wodoru. Natomiast działanie czwartorzędowych soli amoniowych (chlorek benzalkoniowy czy chlorek benzetoniowy) jest słabe, a skuteczność dezynfekcji glukonianem chlorheksydyny lub alkilodiaminoetyloglicyną nie została udowodniona. Dlatego wybierając środek do dezynfekcji musimy o tym pamiętać.
Kolejną rzeczą jest skuteczne przygotowanie pomieszczenia do dezynfekcji. Zanim ją rozpoczniemy musimy oczyścić powierzchnie. Czyszczenie to proces, usuwający zanieczyszczenia, takie jak kurz lub mikroorganizmy oraz płyny ustrojowe (lub materię organiczną), które przylegają do powierzeni i stanowią dla niej barierę ochronną przed środkami dezynfekującymi. Dezynfekcja, to proces, w którym wszelkie mikroorganizmy, pozostałe po oczyszczeniu, są redukowane do poziomu, na którym nie są szkodliwe.
W przypadku gabinetu lekarza stomatologa, musimy czyścić i dezynfekować powierzchnie takie jak: ściany, podłogi, meble, zlewy i krany, poręcze, ekrany dotykowe, blaty, klamki do drzwi i włączniki światła oraz sprzęt i materiały. Podczas pandemii nadal obowiązują standardowe protokoły czyszczenia i dezynfekcji, ale może być konieczne częstsze ich przeprowadzanie, zgodnie ze wskazówkami Światowej Organizacji Zdrowia (bit.ly/COV19clean), dotyczącej czyszczenia i dezynfekcji obiektów oraz przestrzeni służby zdrowia, na bazie których to wskazówek powstał niniejszy artykuł.
Procedury dezynfekcji w gabinecie
Ważne jest, aby procesy czyszczenia i dezynfekcji były ściśle monitorowane, a personel odpowiedzialny za nie miał odpowiednie środki ochrony osobistej i był przeszkolony. Przydzielanie obowiązków sprzątania, ustalanie harmonogramów czyszczenia i list kontrolnych oraz monitorowanie sposobów czyszczenia i dezynfekcji należy do obowiązków przełożonych.
Podczas przygotowywania środków czyszczących i samego procesu czyszczenia należy mieć założone środki ochrony indywidualnej: wytrzymałe rękawice, maskę na twarz, ochronę oczu (okulary ochronne lub osłona twarzy), fartuch i zamknięte obuwie robocze. Rękawice o dużej wytrzymałości należy wyczyścić i zdezynfekować przed przeniesieniem ich z jednego pomieszczenia do drugiego, np. podczas przejścia z poczekalni do gabinetu lekarskiego. Każda odpowiedzialna za sprzątanie osoba musi zostać przeszkolona, w zakresie:
- bezpieczeństwa preparatów dezynfekujących;
- metody czyszczenia i użycia odpowiedniego sprzętu;
- standardowych środków ostrożności;
- oceny ryzyka związanego z przenoszeniem rzeczy „brudnych”.
Przystępując do czyszczenia należy pamiętać, aby mopy były dokładnie wymyte i wysuszone, przed kolejnym użyciem. Do każdego czyszczenia najlepiej używać świeżych ściereczek i przygotowywać świeże roztwory detergentu oraz środka dezynfekującego. Należy pamiętać, że detergenty i roztwory dezynfekujące, nakładane z wiadra za pomocą szmatki lub mopa, podczas czyszczenia ulegną zanieczyszczeniu i z każdym zanurzeniem mopa będą coraz mniej skuteczne. Stosowanie przez dłuższy czas tego samego detergentu lub roztworu dezynfekującego zmniejsza jego skuteczność, a w skrajnych przypadkach może przenosić drobnoustroje na kolejne powierzchnie.
Podczas przygotowywania i stosowania środków dezynfekujących należy zawsze postępować zgodnie z instrukcjami producenta. Wybierając środki dezynfekujące do użycia na elementach wyposażenia, na leży pamiętać, że przed zastosowaniem nowego środka, konieczne jest zapozna nie się z instrukcją jego użycia.
Podobnie jak inne koronawirusy, SARS-CoV-2 jest bardzo podatny na niektóre środki dezynfekujące. Przykłady skutecznych i dostępnych takich środków umieszczono w tabeli 1. Każdy z nich ma swoje zalety i skutki uboczne. Przed wyborem należy rozważyć zarówno zakres stosowania, jak i właściwości chemiczne wybranego środka dezynfekującego, zgodnie z lokalnymi wytycznymi.
Środki dezynfekujące skuteczne przeciwko wirusowi
Alkohole takie jak etanol i izopropanol są w stanie zniszczyć koronawirusa przy stężeniach 70 – 90% w ciągu 30 s. Uważa się, że alkohol powoduje uszkodzenie błony komórkowej i denaturację białka wirusa, oprócz niszczenia RNA. Zdolność tych alkoholi do tworzenia wiązań wodorowych oraz ich amfoteryczny charakter pozwala im zniszczyć trzeciorzędową strukturę białek przez zaburzenie struktury wewnątrzcząsteczkowej wiązania wodorowego.
Środki dezynfekujące na bazie nadtlenków, takie jak nadtlenek wodoru i kwas nadoctowy, są ukierunkowane na utlenianie grup tiolowych i wiązań dwusiarczkowych białek i denaturują je. Nadtlenek wodoru działa wirusobójczo w stężeniach 1 – 3% i może dezaktywować SARS-CoV-2 w ciągu 1 minuty, a jeszcze silniejszy jest w gazowym stanie skupienia.
Kwas nadoctowy jest bardziej aktywny niż nadtlenek wodoru przeciwko szerokiemu spektrum patogenów i przy niższych stężeniach (∼ 0,3%); w związku z tym jest on często używany do dezynfekcji wyrobów medycznych. Oba związki nadtlenowe wytwarzają rodniki hydroksylowe, które atakują różne części wirusa, w tym błonę lipidową, białka i kwasy nukleinowe.
Aktywną substancją chemiczną wybielacza jest podchloryn sodu, który zwykle występuje w zakresie stężeń 3 – 6%. Uważa się, że kwas HClO, jest aktywnym środkiem biobójczym ze względu na przepuszczalność błon i silne właściwości utleniające, które uszkadzają lipidy, błony i kwasy nukleinowe. Wraz ze wzrostem pH (środowisko alkaliczne) roztworu, dominuje jon podchlorynu, a aktywność biobójcza spada.
Związki jodu, np. kompleks jodu z PVP, są od dawna stosowane jako środki antyseptyczne do dezynfekcji skóry od szerokiego spektrum bakterii. Uwolniony pierwiastkowy jod jest zdolny do penetracji błony i atakowania białek przy wiązaniach sulfurylowych i dwu siarczkowych, a także uszkadza kwasy nukleinowe. Badania wykazały, że jod, w kompleksie z poli (winylopirolidonem), jest w stanie dezaktywować SARS-CoV-2 w zawiesinie, w ciągu kilku sekund, przy stężeniu 1%. Należy jednak pamiętać, że zostawia on trwałe plamy na dezynfekowanych powierzchniach.
Po nałożeniu na powierzchnie lub sprzęt bezalkoholowych środków dezynfekujących, należy je przetrzeć alkoholem lub wodą destylowaną, aby usunąć pozostałości.
Aby zapobiec porażeniu prądem lub uszkodzeniu elektroniki, niektóre, często dotykane powierzchnie, takie jak: włączniki światła, telefony, komputery i klawiatury, można zdezynfekować przy użyciu 70% alkoholu.
Skuteczność dezynfekcji
Aby proces dezynfekcji był skuteczny ważny jest czas kontaktu z powierzchnią, wystarczająco długi, aby uzyskać skuteczną dezynfekcję powierzchni (patrz – zalecenia producenta). Stężenia, przy niewystarczającym rozcieńczeniu, w trakcie przygotowania (zbyt duże lub zbyt niskie), mogą obniżać skuteczność dezynfekcji. Wysokie stężenia zwiększają ryzyko narażenia ludzi na działanie szkodliwych chemikaliów; mogą również uszkodzić niektóre wrażliwe powierzchnie.
Po wyczyszczeniu i zdezynfekowaniu sprzętu lub obszaru związanego z pacjentem, z potwierdzonym lub podejrzewanym COVID-19, należy natychmiast wyrzucić roztwory i ściereczki, które były używane w procesie sprzątania. Chociaż istnieją pewne wskazania do bezdotykowych metod dezynfekcji, takich jak spryskiwanie i fumigacja (zamgławianie), techniki te nie są zalecane do rutynowej dezynfekcji wnętrz, ze względu na potencjalne zagrożenie dla zdrowia użytkownika i osób, pracujących w pomieszczeniu. Wskazania znajdują się w tabeli 1. W żadnym wypadku nie należy spryskiwać osób środkiem dezynfekującym.
Czyszczenie
Przed dezynfekcją należy dokładnie wyczyść powierzchnie neutralnym detergentem (mydłem i wodą). Czyszczenie trzeba rozpocząć od najczystszych obszarów, a następnie przejść do miejsc bardziej zanieczyszczonych. Należy najpierw oczyścić powierzchnie rzadziej dotykane, a dopiero później te często dotykane. Należy wyczyścić wszystkie powierzchnie, nawet jeśli nie są w widoczny sposób zabrudzone. Jeśli zabrudzenia są wyjątkowo mocne, to konieczne może być ich szorowanie, w celu usunięcia i zredukowania widocznego brudu lub materii organicznej (np. krwi, wydzieliny lub wydaliny). Zanieczyszczenia organiczne mogą niestety skutecznie zapobiegać bezpośredniemu kontaktowi środka dezynfekującego z czyszczoną powierzchnią, a przez to środek dezynfekujący może nie dotrzeć do mikroorganizmów, które powinien zniszczyć lub zneutralizować.
Tabela 2. Wytyczne dotyczące czyszczenia i dezynfekcji powierzchni oraz wyposażenia w służbie zdrowia
| MIEJSCA | POWIERZCHNIE | CZĘSTOTLIWOŚĆ |
| Recepcja lub poczekalnia ambulatoryjna | Telefony stacjonarne, blaty, klawiatury, ekrany dotykowe |
Co najmniej dwa razy dziennie – 70 proc. etanolem, izopropanolem lub innymi produktami, wg wskazań producenta. Często dotykane powierzchnie dezynfekować, po każdej wizycie pacjenta. |
|
Windy, poręcze, klamki do drzwi, toalety, włączniki światła |
Tak często, jak to możliwe – co najmniej dwa razy dziennie – i zawsze, gdy są widocznie zabrudzenia wydzielinami, wydalinami lub płynami ustrojowymi. | |
| Przedpokoje, podłogi (ściany), meble |
Co najmniej dwa razy dziennie, gdy są widoczne zabrudzenia i gdy wiadomo, że są zanieczyszczone wydzielinami, wydalinami lub płynami ustrojowymi. Skoncentrować się na obszarach, które są rzadziej dotykane, następnie na często dotykanych powierzchniach, a na końcu, na podłogach. | |
| Toalety i łazienki |
Co najmniej trzy razy dziennie. Często dotykane powierzchnie, w tym klamki, drzwi, włączniki światła, blaty, krany; następnie miski zlewozmywaków, toalety i wreszcie podłogi (w tej kolejności). | |
| Sprzęt biurowy | Stoliki, długopisy, podkładki | Co najmniej dwa razy dziennie.
Czyścić i dezynfekować powierzchnie często dotykane oraz powierzchnie, te które mogły mieć kontakt z kroplami z dróg oddechowych. |
| Gabinet |
Fotel ginekologiczny, stół, krzesło itd. |
Czyścić i dezynfekować często dotykane powierzchnie oraz powierzchnie, które mogły mieć kontakt z kroplami z dróg oddechowych, pomiędzy każdym pacjentem. Czyścić i dezynfekować sprzęt po każdym jego użyciu. Nieużywane materiały przechowywać w zamkniętych szufladach |
ZASADY POSTEPOWANIA ZE ŚRODKAMI DEZYNFEKCYJNYMI
1. Unikać stosowania podchlorynu sodu (skuteczne stężenie – 0,21%) na metalach, a także na żywicach akrylowych, ponieważ jest on silnie zasadowy i silnie korodujący.
2. Unikać stosowania peroksymonosiarczanu potasu w sprayu, ponieważ jest toksyczny przy wdychaniu. Związki glinu, cynk i żelazo platerowane mogą ulec korozji przy kontakcie Częściej należy czyścić i dezynfekować powierzchnie w miejscach o dużym natężeniu ruchu, takich jak poczekalnie bądź szatnie, w których pracownicy zakładają i zdejmują swoje środki ochrony indywidualnej.
Należy używać czystych ściereczek lub jednorazowych bądź też ręczników papierowych, aby po oczyszczeniu móc skutecznie nałożyć nimi chemiczny środek dezynfekujący (środek uwalniający chlor lub 70% etanol, lub izopropanol), w celu zniszczenia wszelkich pozostałych jeszcze mikroorganizmów. Podczas utylizacji odpadów należy przestrzegać procedur bezpieczeństwa.
Jak często należy czyścić i dezynfekować rzeczy i powierzchnie?
W czasie pandemii COVID-19 zaleca się zwiększenie częstotliwości rutynowego czyszczenia i dezynfekcji. Jest to szczególnie ważne w przypadku często dotykanych powierzchni lub punktów styku, takich jak np. klamki drzwi.
Jednak dla każdej powierzchni czy pomieszczenia powinniśmy ocenić ryzyko (niskie, umiarkowane lub wysokie) potencjalnego zakażenia. Ryzyko to oceniamy na podstawie nie tylko rodzaju pomieszczenia bądź obszaru, ale przede wszystkim na podstawie tego, jakie czynności, związane z opieką nad pacjentem, wykonywane są w tej przestrzeni. Na przykład poczekalnie dla pacjentów są obszarami niskiego ryzyka (pod warunkiem, że pacjenci są oddaleni od siebie o 1 – 2 metry i jest odpowiednia wentylacja), ale już okolice unitów są obszarami wysokiego ryzyka zakażenia.
Skutki uboczne
Wiele środków dezynfekujących może powodować także skutki uboczne: podrażnienie oczu, błon śluzowych i kontaktowe zapalenie skóry. Dlatego dezynfekcję należy przeprowadzać będąc ubranym w środki ochrony osobistej. Opary niektórych środków, na bazie wysokoprocentowych alkoholi, tworzą z powietrzem mieszaniny wybuchowe. Należy więc stosować je w pomieszczeniach, tylko przy odpowiedniej i sprawnej wentylacji.
Sprawdzić należy również, czy w trakcie stosowania określonych preparatów nie występuje podczas procesu dezynfekcji ryzyko wytwarzania gazów toksycznych. Wówczas nie należy też rozpylać ich w zamkniętych przestrzeniach. Dobrze jest też potwierdzić u sprzedawcy, że kupowany przez nas środek dezynfekujący jest bezpieczny dla materiałów, wyposażenia i nie spowoduje korozji bądź awarii.
JAKIE ŚRODKI NIE DZIAŁAJĄ NA SARS-COV-2?
1. Dezynfekujące działanie glukonianu chlorheksydyny na wirusy RNA nie zostały udowodnione.
2. Działanie dezynfekujące czwartorzędowych soli amoniowych (chlorek benzalkoniowy, chlorek benzetoniowy) na wirusy RNA, takie jak koronawirusy, jest słabe.
3. Działanie dezynfekujące chlorowodorku alkilodiaminoetyloglicyny na wirusach RNA nie zostało udowodnione.
Opublikowane wyniki badań australijskiej agencji Commonwealth Scientific and Industrial Research Organisation (CSIRO) na temat żywotności koronawirusa na różnych powierzchniach.
Zespół naukowców z CSIRO badał współczynniki przeżycia zakaźnego SARS-CoV-2 w sztucznym roztworze na sześciu rodzajach powierzchni. Próbki zawierały ilość wirusa o stężeniu podobnym do poziomu, w jakim występuje w kroplach wydzielanych przez osoby zakażone. Badany materiał pozostawiono na 28 dni, na przykładowych materiałach, z którymi mamy do czynienia na co dzień, m.in. na stali nierdzewnej, szkle, polimerze z którego robione są banknoty i materiale bawełnianym. W różnych odstępach czasu pobierano próbki z testowanych powierzchni, by sprawdzić czy wirus pozostał zdolny do zakażania.
Badania pokazały, że w ciemności, bez wystawienia na działanie promieni UV, w temperaturze pokojowej, pozostaje on ekstremalnie silny. Po czterech tygodniach na gładkich, nieporowatych powierzchniach nadal znajdował się materiał zakaźny. Na tkaninie nie wykryto w ciągu ostatnich 14 dni badania żywego wirusa. Naukowcy zaobserwowali, że okres życia patogenu skraca się wraz ze wzrostem temperatury, przy 30°C nie przetrwał on 7 dni na stali nierdzewnej, banknotach polimerowych i szkle. Na tkaninie nie był wykrywalny dłużej niż 3 dni. W temperaturze zwiększonej o kolejne 10°C wirus był inaktywowany znacznie szybciej – nie dało się go wykryć po 16 godz., w przypadku tkaniny, 24 godz. na szkle i papierze, 48 godz. na stali nierdzewnej.
(oprac. na podstawie materiałów Medisept)
LITERATURA:
1. Kavoos Dindarloo, Teamur Aghamolaei, Amin Ghanbarnejad. Pattern of disinfectants use and their adverse effects on the consumers after COVID-19 outbreak. Journal of Environmental Health Science and Engineering https://doi.org/10.1007/s40201-020-00548-y
2. Hadis Fathizadeh, Parham Maroufi, Mansooreh Momen-Heravi i inni. Protection and disinfection policies against SARS-CoV-2 (COVID-19), Le Infezioni in Medicina, 2020; 2, 185-191.
3. Mohammad Hussein Al-Sayah.Chemical disinfectants of COVID-19: an overview Journal of Water and Health, 18.May. 2020.
4. Gen Takagi, Kazuyoshi Yagishita. Principles of Disinfectant Use and Safety Operation in Medical Facilities During Coronavirus Disease 2019 (COVID-19) Outbreak. SN Comprehensive Clinical Medicine. 18 July 2020. https://doi.org/10.1007/s42399-020-00413-x
5. Cleaning and disinfection in health care settings during the COVID-19 outbreak.Comm Eye Health. 2020; 33 (1): 36-37 1 Sept. 2020. https://www.cehjournal.org/ article/cleaning-and-disinfection-in-health-care-settings-during-the-covid-19-outbreak/
Autor: DR ZBIGNIEW RASZEWSKI
Uzyskał stopień doktora na Śląskiej Akademii Medycznej w zakresie biologii medycznej oraz tytuł magistra inżyniera, w zakresie technologii chemicznej, na wydziale chemicznym Politechniki Warszawskiej.
 Artykuł został opublikowany w Nowym Gabinecie Ginekologicznym nr. 5/2023
Artykuł został opublikowany w Nowym Gabinecie Ginekologicznym nr. 5/2023
Numer w wersji papierowej można kupić klikająć tutaj.
Prenumeratę magazynu można zamówić klikając tutaj.




